A sífiliscongênitaéoresultadodadisseminaçãohematogênica
do Treponema pallidum, da gestante infectada não-tratada
ou inadequadamente tratada para o seu concepto, por via
transplacentária. Sabe-se que:
• A transmissão vertical do T. pallidum pode ocorrer em qualquer fase gestacional ou estágio clínico da doença materna.
• Os principais fatores que determinam a probabilidade de transmissão vertical do T. pallidum são o estágio da sífilis na mãe e a duração da exposição do feto no útero.
• A taxa de infecção da transmissão vertical do T. pallidum em mulheres não tratadas é de 70 a 100%, nas fases primária e secundária da doença, reduzindose para aproximadamente 30% nas fases tardias da infecção materna (latente tardia e terciária).
• Há possibilidade de transmissão direta do T. pallidum por meio do contato da criança pelo canal de parto, se houver lesões genitais maternas. Durante o aleitamento, ocorrerá apenas se houver lesão mamária por sífilis. Ocorre aborto espontâneo, natimorto ou morte perinatal em aproximadamente 40% das crianças infectadas a partir de mães não-tratadas. Quando a mulher adquire sífilis durante a gravidez, poderá haver infecção assintomática ou sintomática nos recém-nascidos. Mais de 50% das crianças infectadas são assintomáticas ao nascimento, com surgimento dos primeiros sintomas, geralmente, nos primeiros 3 meses de vida. Por isso, é muito importante a triagem sorológica da mãe na maternidade. Acreditava-se que a infecção do feto a partir da mãe com sífilis não ocorresse antes do 4º mês de gestação, entretanto, já se constatou a presença de T. pallidum em fetos, já a partir da 9ª semana de gestação. As alterações fisiopatogênicas observadas na gestante são as mesmas que ocorrem na não-gestante. A sífilis congênita apresenta, para efeito de classificação, dois estágios: precoce, diagnosticada até dois anos de vida e tardia, após esse período.
do Treponema pallidum, da gestante infectada não-tratada
ou inadequadamente tratada para o seu concepto, por via
transplacentária. Sabe-se que:
• A transmissão vertical do T. pallidum pode ocorrer em qualquer fase gestacional ou estágio clínico da doença materna.
• Os principais fatores que determinam a probabilidade de transmissão vertical do T. pallidum são o estágio da sífilis na mãe e a duração da exposição do feto no útero.
• A taxa de infecção da transmissão vertical do T. pallidum em mulheres não tratadas é de 70 a 100%, nas fases primária e secundária da doença, reduzindose para aproximadamente 30% nas fases tardias da infecção materna (latente tardia e terciária).
• Há possibilidade de transmissão direta do T. pallidum por meio do contato da criança pelo canal de parto, se houver lesões genitais maternas. Durante o aleitamento, ocorrerá apenas se houver lesão mamária por sífilis. Ocorre aborto espontâneo, natimorto ou morte perinatal em aproximadamente 40% das crianças infectadas a partir de mães não-tratadas. Quando a mulher adquire sífilis durante a gravidez, poderá haver infecção assintomática ou sintomática nos recém-nascidos. Mais de 50% das crianças infectadas são assintomáticas ao nascimento, com surgimento dos primeiros sintomas, geralmente, nos primeiros 3 meses de vida. Por isso, é muito importante a triagem sorológica da mãe na maternidade. Acreditava-se que a infecção do feto a partir da mãe com sífilis não ocorresse antes do 4º mês de gestação, entretanto, já se constatou a presença de T. pallidum em fetos, já a partir da 9ª semana de gestação. As alterações fisiopatogênicas observadas na gestante são as mesmas que ocorrem na não-gestante. A sífilis congênita apresenta, para efeito de classificação, dois estágios: precoce, diagnosticada até dois anos de vida e tardia, após esse período.
Quadro Clínico - Sífilis Congênita Precoce
A síndrome clínica da sífilis congênita precoce surge até o 2º ano de vida e deve ser diagnosticada por meio de uma avaliação epidemiológica criteriosa da situação materna e de avaliações clínica, laboratorial e de estudos de imagem na criança. Entretanto, o diagnóstico na criança representa um processo complexo. Como discutido anteriormente, além de mais da metade de todas as crianças ser assintomática ao nascimento e, naquelas com expressão clínica, os sinais poderem ser discretos ou pouco específicos, não existe uma avaliação complementar para determinar com precisão o diagnóstico da infecção na criança. Nessa perspectiva, ressalta-se que a associação de critérios epidemiológicos, clínicos e laboratoriais deve ser a base para o diagnóstico da
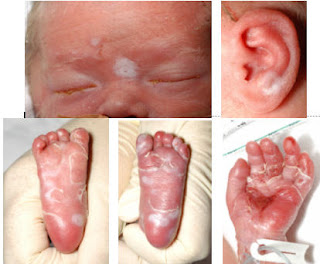
sífilis na criança. Além da prematuridade e do baixo peso ao nascimento, as principais características dessa síndrome são, excluídas outras causas: hepatomegalia com ou sem esplenomegalia, lesões cutâneas (como por exemplo, pênfigo palmo-plantar condiloma plano), periostite ou osteíte ou osteocondrite (com alterações características ao estudo radiológico), pseudoparalisia dos membros, sofrimento respiratório com ou sem pneumonia, rinite sero-sanguinolenta, icterícia, anemia e linfadenopatia generalizada (principalmente epitroclear). Outras características clínicas incluem: petéquias, púrpura, fissura peribucal, síndrome nefrótica, hidropsia, edema, convulsão e meningite. Entre as alterações laboratoriais incluem-se: anemia, trombocitopenia, leucocitose (pode ocorrer reação leucemóide, linfocitose e monocitose) ou leucopenia.
Sífilis Congênita Tardia
A síndrome clínica da sífilis congênita tardia surge após o 2º
ano de vida. Da mesma forma que a sífilis congênita precoce, o diagnóstico deve ser estabelecido por meio da associação de critérios epidemiológicos, clínicos e laboratoriais. Além disso, deve-se estar atento na investigação para a possibilidade de a criança ter sido exposta ao T. pallidum por meio de exposição sexual. As principais características dessa síndrome incluem: tíbia em “Lâmina de Sabre”, articulações de Clutton, fronte olímpica”, nariz “em sela”, dentes incisivos medianos superiores deformados (dentes de Hutchinson), molares em “amora”, rágades periorais, mandíbula curta, arco palatino elevado, ceratite intersticial, surdez neurológica e dificuldade no aprendizado.
A síndrome clínica da sífilis congênita precoce surge até o 2º ano de vida e deve ser diagnosticada por meio de uma avaliação epidemiológica criteriosa da situação materna e de avaliações clínica, laboratorial e de estudos de imagem na criança. Entretanto, o diagnóstico na criança representa um processo complexo. Como discutido anteriormente, além de mais da metade de todas as crianças ser assintomática ao nascimento e, naquelas com expressão clínica, os sinais poderem ser discretos ou pouco específicos, não existe uma avaliação complementar para determinar com precisão o diagnóstico da infecção na criança. Nessa perspectiva, ressalta-se que a associação de critérios epidemiológicos, clínicos e laboratoriais deve ser a base para o diagnóstico da
sífilis na criança. Além da prematuridade e do baixo peso ao nascimento, as principais características dessa síndrome são, excluídas outras causas: hepatomegalia com ou sem esplenomegalia, lesões cutâneas (como por exemplo, pênfigo palmo-plantar condiloma plano), periostite ou osteíte ou osteocondrite (com alterações características ao estudo radiológico), pseudoparalisia dos membros, sofrimento respiratório com ou sem pneumonia, rinite sero-sanguinolenta, icterícia, anemia e linfadenopatia generalizada (principalmente epitroclear). Outras características clínicas incluem: petéquias, púrpura, fissura peribucal, síndrome nefrótica, hidropsia, edema, convulsão e meningite. Entre as alterações laboratoriais incluem-se: anemia, trombocitopenia, leucocitose (pode ocorrer reação leucemóide, linfocitose e monocitose) ou leucopenia.
Sífilis Congênita Tardia
A síndrome clínica da sífilis congênita tardia surge após o 2º
ano de vida. Da mesma forma que a sífilis congênita precoce, o diagnóstico deve ser estabelecido por meio da associação de critérios epidemiológicos, clínicos e laboratoriais. Além disso, deve-se estar atento na investigação para a possibilidade de a criança ter sido exposta ao T. pallidum por meio de exposição sexual. As principais características dessa síndrome incluem: tíbia em “Lâmina de Sabre”, articulações de Clutton, fronte olímpica”, nariz “em sela”, dentes incisivos medianos superiores deformados (dentes de Hutchinson), molares em “amora”, rágades periorais, mandíbula curta, arco palatino elevado, ceratite intersticial, surdez neurológica e dificuldade no aprendizado.
Outras Situações
Óbito fetal (natimorto) por sífilis Define-se natimorto por sífilis todo feto morto, após 22 semanas de gestação ou com peso igual ou maior a 500 gramas, cuja mãe portadora de sífilis não foi tratada ou foi inadequadamente tratada.
Aborto por sífilis
Define-se aborto por sífilis toda perda gestacional, ocorrida antes de 22 semanas de gestação, ou com peso menor a 500 gramas, cuja mãe é portadora de sífilis e não foi tratada ou foi inadequadamente tratada.
Óbito fetal (natimorto) por sífilis Define-se natimorto por sífilis todo feto morto, após 22 semanas de gestação ou com peso igual ou maior a 500 gramas, cuja mãe portadora de sífilis não foi tratada ou foi inadequadamente tratada.
Aborto por sífilis
Define-se aborto por sífilis toda perda gestacional, ocorrida antes de 22 semanas de gestação, ou com peso menor a 500 gramas, cuja mãe é portadora de sífilis e não foi tratada ou foi inadequadamente tratada.
Pesquisa do T. pallidum
A identificação do T. pallidum por meio de pesquisa direta não é um método de rotina considerando-se que a maioria das pessoas com sífilis apresenta-se assintomática. Entretanto, tendo em vista a impossibilidade de isolamento do T. pallidum a partir de culturas, a pesquisa do material coletado de lesão cutâneo-mucosa, de biópsia ou necropsia, assim como de placenta e cordão umbilical é um procedimento útil. A preparação e a observação em campo escuro imediatamente após a coleta do espécime permite visualizar os treponemas móveis, apresentando sensibilidade de 74 a 86%, sendo que a especificidade pode alcançar 97% dependendo da experiência do avaliador. A técnica de imunofluorescência direta representa uma outra forma disponível para a identificação doT. pallidum, com sensibilidade (73 a 100%) e especificidade (89 a 100%) superiores à pesquisa em campo escuro. Ressalta-se que a sensibilidade dessas duas técnicas de avaliação microscópica varia de acordo com a adequação da técnica de coleta dos espécimes, o tempo de evolução (carga bacteriana) e a condição da lesão, bem como a realização ou não de tratamento específico anterior.
A identificação do T. pallidum por meio de pesquisa direta não é um método de rotina considerando-se que a maioria das pessoas com sífilis apresenta-se assintomática. Entretanto, tendo em vista a impossibilidade de isolamento do T. pallidum a partir de culturas, a pesquisa do material coletado de lesão cutâneo-mucosa, de biópsia ou necropsia, assim como de placenta e cordão umbilical é um procedimento útil. A preparação e a observação em campo escuro imediatamente após a coleta do espécime permite visualizar os treponemas móveis, apresentando sensibilidade de 74 a 86%, sendo que a especificidade pode alcançar 97% dependendo da experiência do avaliador. A técnica de imunofluorescência direta representa uma outra forma disponível para a identificação doT. pallidum, com sensibilidade (73 a 100%) e especificidade (89 a 100%) superiores à pesquisa em campo escuro. Ressalta-se que a sensibilidade dessas duas técnicas de avaliação microscópica varia de acordo com a adequação da técnica de coleta dos espécimes, o tempo de evolução (carga bacteriana) e a condição da lesão, bem como a realização ou não de tratamento específico anterior.
Do ponto de vista técnico, o diagnóstico definitivo de sífilis congênita pode ser estabelecido por meio da aplicação da pesquisa direta do T. pallidum (microscopia de campo escuro ou imunofluorescência direta), além de estudos histopatológicos, portanto, devem ser realizados sempre que possível. Ressalta-se que nas situações em que essas avaliações complementares não forem possíveis, em função
da grande importância epidemiológica desta condição, o recém-nascido deve necessariamente ser tratado e acompanhado clinicamente, baseado na história clínicoepidemiológica da mãe e no diagnóstico clínico presuntivo quando a criança apresentar sinais e/ou sintomas. No caso de natimorto ou óbito fetal, o diagnóstico de sífilis congênita deve ser estabelecido considerando-se a história clínicoepidemiológica da mãe e o diagnóstico clínico presuntivo quando a criança apresentar sinais. Mais recentemente, testes para amplificação de ácidos nucléicos, como a reação em cadeia da polimerase (PCR), vêm sendo desenvolvidos e avaliados, com resultados que indicam o aumento da sensibilidade (91%) para o diagnóstico da infecção pelo T. pallidum. Entretanto, esses testes, além do elevado custo e da complexidade de realização, ainda não estão disponíveis comercialmente, estando limitados a centros de pesquisa.
da grande importância epidemiológica desta condição, o recém-nascido deve necessariamente ser tratado e acompanhado clinicamente, baseado na história clínicoepidemiológica da mãe e no diagnóstico clínico presuntivo quando a criança apresentar sinais e/ou sintomas. No caso de natimorto ou óbito fetal, o diagnóstico de sífilis congênita deve ser estabelecido considerando-se a história clínicoepidemiológica da mãe e o diagnóstico clínico presuntivo quando a criança apresentar sinais. Mais recentemente, testes para amplificação de ácidos nucléicos, como a reação em cadeia da polimerase (PCR), vêm sendo desenvolvidos e avaliados, com resultados que indicam o aumento da sensibilidade (91%) para o diagnóstico da infecção pelo T. pallidum. Entretanto, esses testes, além do elevado custo e da complexidade de realização, ainda não estão disponíveis comercialmente, estando limitados a centros de pesquisa.
Testes Sorológicos
De uma forma geral, a utilização de testes sorológicos permanece como sendo a principal forma de se estabelecer o diagnóstico da sífilis.Sãodivididosemtestesnão-treponêmicos (VDRL, RPR) e treponêmicos (TPHA, FTA-Abs, ELISA). O significado de testes positivos, treponêmicos ou não, no soro dos recém-nascidos, é limitado em razão da transferência passiva de anticorpos IgG maternos que, no entanto, tendem progressivamente a declinar até a sua negativação, ao fim de alguns meses. Na ocorrência de sífilis congênita, ao contrário, os títulos se mantêm ou ascendem, caracterizando uma infecção ativa. O ideal para melhorar a qualidade dos serviços e a eficácia dos testes é que seja realizado de rotina o teste confirmatório treponêmico na gestante a partir de todo teste não-treponêmico reagente (a partir de títulos de 1:1 o teste não-treponêmico é considerado reagente). Sorologia não-Treponêmica O VDRL (Venereal Diseases Research Laboratory) e o RPR (Rapid Plasma Reagin) são os testes utilizados para a triagem sorológica da sífilis em gestantes e da sífilis adquirida, tendo em vista a sua elevada sensibilidade (RPR – 86 a 100% e VDRL – 78 a 100%) e a possibilidade de titulação, o que permite o acompanhamento sistemático do tratamento. Além da elevada sensibilidade, esses testes são de realização técnica simples, rápida e de baixo custo.
As principais desvantagens referem-se aos resultados falso-positivos e falso-negativos. Os resultados falsopositivos possíveis podem ser explicados pela ocorrência de reações cruzadas com outras infecções treponêmicas ou outras doenças tais como lupus, artrite reumatóide, hanseníase entre outras. E os resultados falso-negativos pelo excesso de anticorpos, fenômeno conhecido como efeito prozona1. Pode haver ainda redução da sensibilidade nos estágios primário e tardio da doença. No Brasil, o VDRL é o teste mais utilizado. O resultado é descrito qualitativamente (“reagente”, “não reagente”) e quantitativamente (titulações tais como 1:2, 1:32 etc). Mesmo sem tratamento, o teste apresenta queda progressiva dos títulos ao longo de vários anos; com a instituição do tratamento há queda tendendo à negativação, podendo, porém, se manter reagente por longos períodos, mesmo após a cura da infecção (“memória imunológica”).
De uma forma geral, a utilização de testes sorológicos permanece como sendo a principal forma de se estabelecer o diagnóstico da sífilis.Sãodivididosemtestesnão-treponêmicos (VDRL, RPR) e treponêmicos (TPHA, FTA-Abs, ELISA). O significado de testes positivos, treponêmicos ou não, no soro dos recém-nascidos, é limitado em razão da transferência passiva de anticorpos IgG maternos que, no entanto, tendem progressivamente a declinar até a sua negativação, ao fim de alguns meses. Na ocorrência de sífilis congênita, ao contrário, os títulos se mantêm ou ascendem, caracterizando uma infecção ativa. O ideal para melhorar a qualidade dos serviços e a eficácia dos testes é que seja realizado de rotina o teste confirmatório treponêmico na gestante a partir de todo teste não-treponêmico reagente (a partir de títulos de 1:1 o teste não-treponêmico é considerado reagente). Sorologia não-Treponêmica O VDRL (Venereal Diseases Research Laboratory) e o RPR (Rapid Plasma Reagin) são os testes utilizados para a triagem sorológica da sífilis em gestantes e da sífilis adquirida, tendo em vista a sua elevada sensibilidade (RPR – 86 a 100% e VDRL – 78 a 100%) e a possibilidade de titulação, o que permite o acompanhamento sistemático do tratamento. Além da elevada sensibilidade, esses testes são de realização técnica simples, rápida e de baixo custo.
As principais desvantagens referem-se aos resultados falso-positivos e falso-negativos. Os resultados falsopositivos possíveis podem ser explicados pela ocorrência de reações cruzadas com outras infecções treponêmicas ou outras doenças tais como lupus, artrite reumatóide, hanseníase entre outras. E os resultados falso-negativos pelo excesso de anticorpos, fenômeno conhecido como efeito prozona1. Pode haver ainda redução da sensibilidade nos estágios primário e tardio da doença. No Brasil, o VDRL é o teste mais utilizado. O resultado é descrito qualitativamente (“reagente”, “não reagente”) e quantitativamente (titulações tais como 1:2, 1:32 etc). Mesmo sem tratamento, o teste apresenta queda progressiva dos títulos ao longo de vários anos; com a instituição do tratamento há queda tendendo à negativação, podendo, porém, se manter reagente por longos períodos, mesmo após a cura da infecção (“memória imunológica”).
Na sífilis recente, o tempo para negativação dos testes de cardiolipina após tratamento eficaz é tanto mais demorado quanto maior a duração da infecção ou mais elevados forem os títulos no início do tratamento. Na sífilis primária ou secundária, os títulos caem de forma exponencial, em geral cerca de quatro vezes ou dois títulos ao fim dos primeiros três meses, e de oito vezes ou quatro títulos ao fim de seis meses, negativando-se em cerca de um ano para sífilis primária tratada e em dois anos para a secundária. Títulos persistentemente positivos, mesmo após tratamento adequado, podem, no entanto, significar infecção persistente ou re-exposição, especialmente se os títulos forem superiores a 1:4. Considerando-se que a maioria das crianças apresentase assintomática ao nascimento, a aplicação de testes sorológicos para o diagnóstico deve ser avaliada cuidadosamente, tendo em vista que o diagnóstico da infecção pelo T. pallidum por meio da presença de anticorpos na criança pode ser confundida com a passagem passiva por via transplacentária de anticorpos IgG maternos. Nesse sentido, indica-se a comparação dos títulos da sorologia não-treponêmica na criança com a da mãe, preferencialmente, de um mesmo teste realizado em um mesmo laboratório. Títulos da criança maiores do que os da mãe indicariam suspeita de sífilis congênita. De uma forma geral, aplicando-se testes não-treponêmicos, os títulos de anticorpos começam a declinar a partir dos três meses de idade, negativando-se aos seis meses de idade. Após os seis meses de vida, a criança com VDRL reagente deve ser investigada, exceto naquelas situações em que a criança está em seguimento. Para os testes treponêmicos, uma sorologia reagente após os 18 meses de idade define o diagnóstico de sífilis congênita. Por outro lado, a negatividade sorológica do recémnascido não exclui a infecção, especialmente quando a infecção materna se dá no período próximo ao parto. Deste modo, nos casos com suspeita epidemiológica, no recém-nascido não-reagente para os testes sorológicos devem ser repetidos após o terceiro mês de vida, pela possibilidade de positivação tardia.
Nesse sentido, para crianças menores de seis meses o diagnóstico definitivo de sífilis congênita é estabelecido por meio da avaliação da história clínico-epidemiológica da mãe (incluindo avaliação de adequação, ou não, de tratamento específico) e de exames complementares (laboratoriais e de imagem – discutidos a seguir nesse documento) na criança que possibilitam a classificação final do caso (com a finalidade de diagnóstico e estadiamento) e a instituição adequada da antibioticoterapia. Nas situações em que a avaliação complementar da criança não for possível, em função da grande importância epidemiológica desta condição, esta criança deve, necessariamente, ser tratada e acompanhada clinicamente, baseado na história clínico-epidemiológica da mãe e no diagnóstico clínico presuntivo quando a criança apresentar sinais e/ou sintomas.
Em resumo, na sífilis congênita, a utilidade do VDRL é:
a) Realizar triagem dos recém-nascidos possivelmente infectados, filhos de mães com teste não-treponêmico reagente na gravidez ou parto, para que sejam investigados com exames complementares.
b) Permitir o seguimento do recém-nascido com suspeita de infecção. Caso os títulos diminuam até a negativação, conclui-se que são anticorpos passivos maternos e não houve sífilis congênita. Caso os títulos permaneçam reagentes até o terceiro mês de vida, a criança deverá ser tratada, pois após esse período as seqüelas começam a se instalar.
c) Comparar os títulos com o da mãe (se o título for maior do que o da mãe é uma forte evidência de infecção congênita por sífilis).
d) Seguimento de recém-nascido tratado. Os títulos deverão diminuir até a negativação, que pode ocorrer até o fim do segundo ano nos infectados.
Vigilância Epidemiológica
Sífilis em gestante A portaria no 33, de 14 de julho de 2005 inclui Sífilis em gestante na lista de agravos de notificação compulsória.
Objetivos
• Controlar a transmissão vertical do Treponema pallidum;
• Acompanhar, adequadamente, o comportamento da infecção nas gestantes, para planejamento e avaliação das medidas de tratamento, de prevenção e controle. Definição de caso de sífilis em gestantes para fins de vigilância epidemiológica
• Gestante que durante o pré-natal apresente evidência clínica e/ou sorologia não treponêmica reagente, com teste treponêmico positivo ou não realizado.
Operacionalização
Sistema de informação - SINAN Gestante com Sífilis
• Instrumento de notificação/investigação: ficha de notificação padronizada. Locais de notificação
• Serviços de pré-natal. Fluxo de informação
• Segue o mesmo fluxo dos outros agravos de notificação compulsória nacional.
Sífilis congênita
A sífilis congênita tornou-se uma doença de notificação compulsória para fins de vigilância epidemiológica por meio da portaria 542 de 22 de dezembro de 1986 (Brasil. Portaria no 542/1986. Diário Oficial da República Federativa do Brasil, Brasília, 24 de Dezembro de 1986, Seção 1, p. 19827).
A investigação de sífilis congênita será desencadeada nas
seguintes situações:
• todas as crianças nascidas de mãe com sífilis (evidência clínica e/ou laboratorial)2, diagnosticadas durante a gestação, parto ou puerpério;
• todo indivíduo com menos de 13 anos com suspeita
clínica e/ou epidemiológica de sífilis congênita.
Controle da Sífilis Congênita
A medida de controle da sífilis congênita mais efetiva consiste em oferecer a toda gestante uma assistência prénatal adequada:
a) captação precoce da gestante para o início do prénatal;
b) realização de, no mínimo, seis consultas com atenção integral qualificada;
c) realização do VDRL no primeiro trimestre da gestação, idealmente na primeira consulta, e de um segundo teste em torno da 28a semana com ações direcionadas para busca ativa a partir dos testes reagentes (recémdiagnosticadas ou em seguimento);
d) instituição do tratamento e seguimento adequados da gestante e do(s) seu(s) parceiro(s), abordando os casos de forma clínico-epidemiológica;
e) documentação dos resultados das sorologias e tratamento da sífilis na carteira da gestante;
e) notificação dos casos de sífilis congênita.
Além disso, as medidas de controle, envolvendo a realização
do VDRL, devem abranger também outros momentos, nos quais há possibilidade da mulher infectar-se, ou, estando infectada, transmitir a doença para o seu filho: antes da gravidez e na admissão na maternidade, seja para a realização do parto ou para curetagem pós-aborto, seja por qualquer outra intercorrência durante a gravidez.
Prevenção da Sífilis Congênita
Orientações gerais, antes e durante a gravidez:
• Enfoque à promoção em saúde por meio de ações de informação, educação e comunicação para as questões relacionadas às doenças sexualmente transmissíveis, em geral, e mais especificamente quanto à sífilis.
• Prática de sexo protegido (uso regular de preservativos
- masculino ou feminino).
Antes da gravidez:
• Diagnóstico precoce de sífilis em mulheres em idade reprodutiva e em seu(s) parceiro(s).
• Realização do VDRL em mulheres que manifestem intenção de engravidar nas consultas dentro das ações de saúde sexual e reprodutiva, nas consultas ginecológicas em geral, incluindo as consultas de prevenção do câncer de colo do útero e de mama.
De uma forma geral, as manifestações características da sífilis são:
• sífilis primária - cancro duro, que poderá passar desapercebido na mulher quando localizado nas paredes vaginais ou no colo do útero, associado, ou não, à adenopatia satélite;
• sífilis secundária - lesões cutâneo-mucosas generalizadas, poliadenopatia, entre outras;
• sífilis terciária - lesões cutâneo-mucosas, alterações neurológicas, alterações cardiovasculares e alterações ósteo-articulares.
• Tratamento imediato dos casos diagnosticados em mulheres e seus parceiros:
Tratamento da Sífilis (em não gestantes ou nutrizes)
O tratamento da sífilis será realizado de acordo com os esquemas abaixo, segundo a fase da doença:
• Sífilis primária: penicilina G benzatina 2.400.000 UI/IM (1.200.000 UI aplicados em cada glúteo), em dose única;
• Sífilis secundária ou sífilis assintomática com menos de um ano de evolução (latente recente): duas séries de penicilina G benzatina 2.400.000 UI/IM (1.200.000 UI aplicados em cada glúteo), com intervalo de uma semana entre cada série. Dose total: 4.800.000 UI;
• Sífilis terciária ou sífilis assintomática com mais de um ano de evolução (latente tardia) ou com duração ignorada: três séries de penicilina G benzatina 2.400.00 UI/IM (1.200.000 UI aplicados em cada glúteo), com intervalo de uma semana entre cada série. Dose total: 7.200.000 UI.
Nesse sentido, para crianças menores de seis meses o diagnóstico definitivo de sífilis congênita é estabelecido por meio da avaliação da história clínico-epidemiológica da mãe (incluindo avaliação de adequação, ou não, de tratamento específico) e de exames complementares (laboratoriais e de imagem – discutidos a seguir nesse documento) na criança que possibilitam a classificação final do caso (com a finalidade de diagnóstico e estadiamento) e a instituição adequada da antibioticoterapia. Nas situações em que a avaliação complementar da criança não for possível, em função da grande importância epidemiológica desta condição, esta criança deve, necessariamente, ser tratada e acompanhada clinicamente, baseado na história clínico-epidemiológica da mãe e no diagnóstico clínico presuntivo quando a criança apresentar sinais e/ou sintomas.
Em resumo, na sífilis congênita, a utilidade do VDRL é:
a) Realizar triagem dos recém-nascidos possivelmente infectados, filhos de mães com teste não-treponêmico reagente na gravidez ou parto, para que sejam investigados com exames complementares.
b) Permitir o seguimento do recém-nascido com suspeita de infecção. Caso os títulos diminuam até a negativação, conclui-se que são anticorpos passivos maternos e não houve sífilis congênita. Caso os títulos permaneçam reagentes até o terceiro mês de vida, a criança deverá ser tratada, pois após esse período as seqüelas começam a se instalar.
c) Comparar os títulos com o da mãe (se o título for maior do que o da mãe é uma forte evidência de infecção congênita por sífilis).
d) Seguimento de recém-nascido tratado. Os títulos deverão diminuir até a negativação, que pode ocorrer até o fim do segundo ano nos infectados.
Vigilância Epidemiológica
Sífilis em gestante A portaria no 33, de 14 de julho de 2005 inclui Sífilis em gestante na lista de agravos de notificação compulsória.
Objetivos
• Controlar a transmissão vertical do Treponema pallidum;
• Acompanhar, adequadamente, o comportamento da infecção nas gestantes, para planejamento e avaliação das medidas de tratamento, de prevenção e controle. Definição de caso de sífilis em gestantes para fins de vigilância epidemiológica
• Gestante que durante o pré-natal apresente evidência clínica e/ou sorologia não treponêmica reagente, com teste treponêmico positivo ou não realizado.
Operacionalização
Sistema de informação - SINAN Gestante com Sífilis
• Instrumento de notificação/investigação: ficha de notificação padronizada. Locais de notificação
• Serviços de pré-natal. Fluxo de informação
• Segue o mesmo fluxo dos outros agravos de notificação compulsória nacional.
Sífilis congênita
A sífilis congênita tornou-se uma doença de notificação compulsória para fins de vigilância epidemiológica por meio da portaria 542 de 22 de dezembro de 1986 (Brasil. Portaria no 542/1986. Diário Oficial da República Federativa do Brasil, Brasília, 24 de Dezembro de 1986, Seção 1, p. 19827).
A investigação de sífilis congênita será desencadeada nas
seguintes situações:
• todas as crianças nascidas de mãe com sífilis (evidência clínica e/ou laboratorial)2, diagnosticadas durante a gestação, parto ou puerpério;
• todo indivíduo com menos de 13 anos com suspeita
clínica e/ou epidemiológica de sífilis congênita.
Controle da Sífilis Congênita
A medida de controle da sífilis congênita mais efetiva consiste em oferecer a toda gestante uma assistência prénatal adequada:
a) captação precoce da gestante para o início do prénatal;
b) realização de, no mínimo, seis consultas com atenção integral qualificada;
c) realização do VDRL no primeiro trimestre da gestação, idealmente na primeira consulta, e de um segundo teste em torno da 28a semana com ações direcionadas para busca ativa a partir dos testes reagentes (recémdiagnosticadas ou em seguimento);
d) instituição do tratamento e seguimento adequados da gestante e do(s) seu(s) parceiro(s), abordando os casos de forma clínico-epidemiológica;
e) documentação dos resultados das sorologias e tratamento da sífilis na carteira da gestante;
e) notificação dos casos de sífilis congênita.
Além disso, as medidas de controle, envolvendo a realização
do VDRL, devem abranger também outros momentos, nos quais há possibilidade da mulher infectar-se, ou, estando infectada, transmitir a doença para o seu filho: antes da gravidez e na admissão na maternidade, seja para a realização do parto ou para curetagem pós-aborto, seja por qualquer outra intercorrência durante a gravidez.
Prevenção da Sífilis Congênita
Orientações gerais, antes e durante a gravidez:
• Enfoque à promoção em saúde por meio de ações de informação, educação e comunicação para as questões relacionadas às doenças sexualmente transmissíveis, em geral, e mais especificamente quanto à sífilis.
• Prática de sexo protegido (uso regular de preservativos
- masculino ou feminino).
Antes da gravidez:
• Diagnóstico precoce de sífilis em mulheres em idade reprodutiva e em seu(s) parceiro(s).
• Realização do VDRL em mulheres que manifestem intenção de engravidar nas consultas dentro das ações de saúde sexual e reprodutiva, nas consultas ginecológicas em geral, incluindo as consultas de prevenção do câncer de colo do útero e de mama.
De uma forma geral, as manifestações características da sífilis são:
• sífilis primária - cancro duro, que poderá passar desapercebido na mulher quando localizado nas paredes vaginais ou no colo do útero, associado, ou não, à adenopatia satélite;
• sífilis secundária - lesões cutâneo-mucosas generalizadas, poliadenopatia, entre outras;
• sífilis terciária - lesões cutâneo-mucosas, alterações neurológicas, alterações cardiovasculares e alterações ósteo-articulares.
• Tratamento imediato dos casos diagnosticados em mulheres e seus parceiros:
Tratamento da Sífilis (em não gestantes ou nutrizes)
O tratamento da sífilis será realizado de acordo com os esquemas abaixo, segundo a fase da doença:
• Sífilis primária: penicilina G benzatina 2.400.000 UI/IM (1.200.000 UI aplicados em cada glúteo), em dose única;
• Sífilis secundária ou sífilis assintomática com menos de um ano de evolução (latente recente): duas séries de penicilina G benzatina 2.400.000 UI/IM (1.200.000 UI aplicados em cada glúteo), com intervalo de uma semana entre cada série. Dose total: 4.800.000 UI;
• Sífilis terciária ou sífilis assintomática com mais de um ano de evolução (latente tardia) ou com duração ignorada: três séries de penicilina G benzatina 2.400.00 UI/IM (1.200.000 UI aplicados em cada glúteo), com intervalo de uma semana entre cada série. Dose total: 7.200.000 UI.
Orientações gerais durante o tratamento específico:
• Devido ao alto risco de infecção, o tratamento deve ser realizado em todos os indivíduos que tenham se exposto à infecção pelo T. pallidum, especialmente nos últimos 3 meses, mesmo que não sejam percebidos sinais ou sintomas.
• Reforçar a orientação sobre os riscos relacionados à infecção pelo T. pallidum por meio da transmissão sexual para que as mulheres com sífilis e seu(s) parceiro(s) tenham práticas sexuais seguras durante o tratamento.
• Recomendar o uso regular do preservativo (masculino e feminino) no período durante e após o tratamento.
• Devido ao alto risco de infecção, o tratamento deve ser realizado em todos os indivíduos que tenham se exposto à infecção pelo T. pallidum, especialmente nos últimos 3 meses, mesmo que não sejam percebidos sinais ou sintomas.
• Reforçar a orientação sobre os riscos relacionados à infecção pelo T. pallidum por meio da transmissão sexual para que as mulheres com sífilis e seu(s) parceiro(s) tenham práticas sexuais seguras durante o tratamento.
• Recomendar o uso regular do preservativo (masculino e feminino) no período durante e após o tratamento.
• Orientar os indivíduos com sífilis e seu(s) parceiro(s) sobre a importância de não se candidatar(em) à doação de sangue.
• Realizar o controle de cura trimestral, por meio do VDRL, considerando como resposta adequada ao tratamento o declínio dos títulos durante o primeiro ano, se ainda houver reatividade neste período, em titulações decrescentes ou manter o acompanhamento semestralmente em caso de persistência da positividade, em títulos baixos.
• A elevação de títulos em quatro ou mais vezes (exemplo: de 1:2 para 1:8) acima do último VDRL realizado, justifica um novo tratamento, mesmo na ausência de sinais ou sintomas específicos de sífilis.
• Reiniciar o tratamento em caso de interrupção do tratamento ou em caso de um intervalo maior do que sete dias entre as séries.
• Mulheres, não gestantes ou não nutrizes, com história comprovada de alergia à penicilina (após teste de sensibilidade à penicilina) podem ser dessensibilizadas ou então receberem tratamento com a tetraciclina ou estearato de eritromicina, 500 mg, por via oral, de 6 em 6 horas durante 15 dias para a sífilis recente ou durante 30 dias para
a sífilis tardia.
• Realizar o controle de cura trimestral, por meio do VDRL, considerando como resposta adequada ao tratamento o declínio dos títulos durante o primeiro ano, se ainda houver reatividade neste período, em titulações decrescentes ou manter o acompanhamento semestralmente em caso de persistência da positividade, em títulos baixos.
• A elevação de títulos em quatro ou mais vezes (exemplo: de 1:2 para 1:8) acima do último VDRL realizado, justifica um novo tratamento, mesmo na ausência de sinais ou sintomas específicos de sífilis.
• Reiniciar o tratamento em caso de interrupção do tratamento ou em caso de um intervalo maior do que sete dias entre as séries.
• Mulheres, não gestantes ou não nutrizes, com história comprovada de alergia à penicilina (após teste de sensibilidade à penicilina) podem ser dessensibilizadas ou então receberem tratamento com a tetraciclina ou estearato de eritromicina, 500 mg, por via oral, de 6 em 6 horas durante 15 dias para a sífilis recente ou durante 30 dias para
a sífilis tardia.
Fonte: Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde. Programa Nacional de DST/AIDS. Diretrizes para controle da sífilis congênita: manual de bolso / Ministério da Saúde, Secretaria de Vigilância em Saúde, Programa Nacional de DST/Aids. – 2. ed. – Brasília : Ministério da Saúde, 2006.
 https://orcid.org/0000-0002-6084-7313
https://orcid.org/0000-0002-6084-7313